Javier Martín Monterrubio.
Hospital Clínico San Carlos.
El tratamiento quirúrgico del prolapso de órganos pélvicos puede ser abdominal y transvaginal. Dentro del primer grupo de cirugías tenemos diferentes abordajes: cirugía abierta, laparoscópica y robótica. Hay un amplio abanico de procedimientos posibles en la cirugía laparoscópica y robótica: colposuspensión al ligamento uterosacro, colposuspensión al ligamento inguinal, pectopexia, fijación sacroespinosa, histerosacropexia y colposacropexia. Es este último tipo de cirugía, la colposacropexia, la más frecuentemente realizada, la que más indicaciones acoge y la que ha tenido un mayor incremento de popularidad en los últimos años entre urólogos y ginecólogos.
La evolución en las notificaciones de seguridad y prohibiciones que se han ido dando en relación al uso de las mallas transvaginales ha hecho que cada vez se hayan ido realizando más procedimientos abdominales, en cualquiera de las modalidades previamente comentadas.
La cronología en las notificaciones de seguridad de la FDA ha sido la siguiente:
| Evolución Notificaciones Seguridad FDA mallas transvaginales | |
| Julio 2011 | Comunicado de Seguridad |
| Septiembre 2011 | Reunión Pública Panel Dispositivos Obstétricos y Ginecológicos |
| Enero 2016 | Reclasificación mallas quirúrgicas a dispositivos de mayor riesgo |
| Julio 2018 | Fecha límite aprobación previa a comercialización mallas quirúrgicas |
| Febrero 2019 | Reunión Comisión consultiva |
| Abril 2019 | Cese de venta y distribución de inmediato |
La primera vez que se describió la técnica de la colposacropexia laparoscópica fue en 1994, a cargo del ginecólogo estadounidense Ceana H. Nezhat1. Posteriormente, ya en 2004, David S.Dimarco2, urólogo estadounidense, describió la técnica para la colposacropexia laparoscópica asistida por robot.
Desde entonces ambos procedimientos han experimentado un crecimiento exponencial y actualmente podríamos resumir las indicaciones para la realización de la colposacropexia abdominal en los siguientes puntos:
- Prolapsos de cúpula vaginal sintomáticos.
- Prolapsos grado IV-V.
- Recidivas sintomáticas de prolapsos abordados por vía vaginal.
- Relativas: cualquier prolapso sintomático que requiera una intervención quirúrgica en pacientes sexualmente activas.
La técnica quirúrgica es similar en el abordaje laparoscópico y robótico, adoptando la cirugía robótica las ventajas técnicas propias de la asistencia robótica, conocidas y comunes a otros procedimientos. Describiremos a continuación el procedimiento, paso a paso, tal y como lo realizamos en nuestro centro, con abordaje robótico.
Técnica Quirúrgica
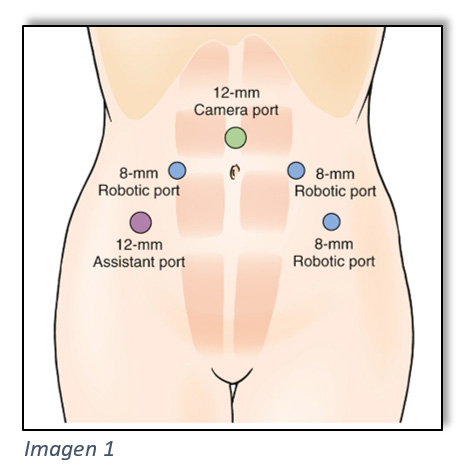
El abordaje del trócar umbilical lo realizamos mediante incisión de mini-laparotomía media, supraumbilical, colocando el trócar de la óptica robótica de 12 mm. A continuación y ya bajo visión directa colocamos los cuatro trócares restantes: dos para los brazos robóticos en la izquierda del paciente de 8 mm, un tercer trócar para brazo robótico en región pararrectal derecha de 8 mm y por último el trócar de 12 mm para la asistencia laparoscópica del ayudante. Por este trócar el asistente colaborará con el paso de material de sutura, malla, aspiración y cualquier ayuda precisada durante la cirugía. En la imagen (Imagen 1) queda reflejada la colocación de los trócares. La paciente será colocada en la mesa de quirófano en posición de Trendelemburg con unos 30-40º de inclinación aproximadamente.
En primer lugar se inicia la cirugía con el objetivo de exponer el promontorio, realizando la disección del tejido sobre el periostio sacro (Imagen 2). En este paso nos puede ayudar el cuarto brazo robótico para la retracción del sigma o uterina en función de la necesidad. La disección deberá ser cuidadosa, evitando lesionar la vena iliaca común izquierda, ubicada en la proximidad.

Posteriormente se procede a la creación de un túnel peritoneal en el parametrio derecho, con extensión desde el promontorio a la cúpula vaginal (Imagen 3). El objetivo de este paso es la creación de espacio para la malla. Deberemos prestar especial atención en este momento a la posible iatrogenia ureteral derecha.

A continuación se realiza la apertura peritoneal en la pelvis menor. Este defecto se cerrará al final de la intervención para evitar el contacto de la malla con las asas intestinales.
Una vez abierto el peritoneo, procedemos a la incisión en forma de U en el fondo de saco de Douglas, buscando el plano teóricamente avascular entre el ápex vaginal y el recto. Liberamos el recto de la pared vaginal posterior e iniciamos, una vez completada, la disección bilateral de las fascias del elevador del ano y el recto (Imagen 4).

Para la introducción de la malla empleamos el trócar de 12 mm del asistente. Se puede introducir la malla ya con nudo exterior realizado, con material de sutura no reabsorbible. La fijación de la malla se inicia en la fascia del elevador del ano previamente expuesta, indistintamente empezando por derecha o izquierda. Una vez fijada bilateralmente, se ancla a la pared vaginal posterior previamente diseccionada. Los puntos de sutura no deben ser muy numerosos puesto que podría condicionarse una devascularización vaginal.
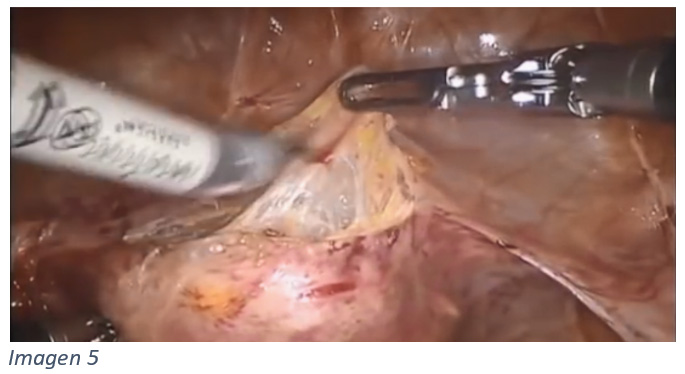
En el momento de iniciar la disección entre vejiga y pared vaginal anterior podemos ayudarnos, si es dificultosa, de dos maneras: con la introducción de una valva vaginal para realizar contratracción (Imagen 5) y con un llenado parcial de la vejiga. La disección debe completarse hasta el trígono vesical y puede ser de ayuda la realización de tacto vaginal por el asistente para comprobar que se ha alcanzado el límite.
Todo el material de sutura empleado para la fijación de la malla es no-reabsorbible. La fijación a la pared vaginal anterior debe mantener la tensión de la sutura, pero no debe incluir todo el grosor vaginal para disminuir el riesgo de extrusiones (Imagen 6). En el momento de la fijación de la malla a la pared anterior deberemos ser cuidadosos con una posible lesión del cuello vesical.

Una vez fijada la malla a las fascias de los elevadores, la pared vaginal posterior y anterior, debemos lograr el paso de la misma a través del túnel en el parametrio creado previamente, traccionando de la malla hasta el promontorio sacro (Imagen 7).

El punto o puntos de fijación serán dados en el ligamento vertebral anterior, ajustando la tensión de la malla, considerando siempre la posición en Trendelemburg de la paciente y el riesgo de que la tensión sea excesiva y esto dé lugar a molestias en el medio-largo plazo. Existe el riesgo de lesión de arteria o vena sacras media en el momento de fijación de la malla al promontorio.
Finalmente, deberemos cerrar el defecto peritoneal creado con sutura barbada para evitar el contacto de la malla con las asas intestinales. En postoperatorio inmediato se retira la sonda vesical a las 24 horas de la cirugía y el alta hospitalaria suele darse a las 48 horas, recomendando abstinencia sexual y esfuerzos abdominales en las primeras 6 semanas.
Complicaciones
Las complicaciones intraoperatorias son difícilmente cuantificables y en muchos de los estudios no vienen reflejadas. En principio las tasas son similares entre laparoscopia y robótica, con aproximadamente un 3% de complicaciones intraoperatorias: apertura accidental vesical, perforación vaginal, lesiones ureterales o intestinales.
En la revisión realizada para European Urology Lee3, en cuanto a las complicaciones relacionadas con las mallas, refiere tasas de extrusión con diferencias no estadísticamente significativas entre laparoscopia y robótica (3% vs 1%).
Cundiff et al.4 analizaron su serie de colposacropexias abiertas para tratar de identificar los factores de riesgo para la extrusión de las mallas, con una tasa del 6% a los 2 años de seguimiento. Concluyeron que suponían un incremento de riesgo significativo el uso de mallas de e-PTFE (Expanded Polytetrafluoroethylene – GoreTex®), la realización de histerectomía concurrente y el tabaquismo.
El sangrado sí parece ser significativamente menor en la cirugía mínimamente invasiva que en la cirugía abierta3.
Las disfunciones en el vaciado tienen mayor riesgo de presentarse si se asocia cirugía anti-incontinencia, especialmente si es un sling retropúbico3. La cirugía puede provocar denervación, obstrucción de novo del tracto urinario inferior o desenmascarar un detrusor hiperactivo. Las tasas de incontinencia urinaria de esfuerzo de novo tras la cirugía oscilan en series muy heterogéneas en cirugía laparoscópica y robótica (0-55%)3.
Ambas técnicas quirúrgicas pretenden preservar la longitud vaginal, con el objetivo de reducir la posible dispareunia tras la intervención. La aparición de una disfunción de novo puede deberse a extrusión de la malla, a una colocación incorrecta o infección de la misma, oscilando las tasas del 0-9%3.
En cuanto a complicaciones intestinales a corto plazo se pueden presentar el íleo postoperatorio (0-6%) y obstrucción intestinal (0-5%). En el medio y largo plazo: estreñimiento (0-19%) e incomodidad rectal (0-5%).
Resultados
Los resultados analizados de manera objetiva son similares entre la cirugía robótica, laparoscópica y abierta, presentando todas las técnicas tasas de éxito objetivo entre el 95-97%3.
Conclusión
La cirugía mínimamente invasiva nos aporta excelentes resultados reconstructivos, similares a los obtenidos con la cirugía abierta, pero con ventajas apreciables en la morbilidad postoperatoria. En cualquier caso, la decisión del tipo de abordaje ha de individualizarse siempre. La experiencia del cirujano condiciona la familiaridad con los diferentes abordajes así como la pericia técnica para llevar a cabo el procedimiento. Por supuesto, tendremos que individualizar también en función del tipo de caso y paciente que consideremos, analizando sus antecedentes y comorbilidades.
Bibliografía
- Nezhat CH, Nezhat F, Nezhat C. Laparoscopic sacral colpopexy for vaginal vault prolapse. Obstet Gynecol. 1994.
- Di Marco DS, Chow GK, Gettman MT, Elliott DS. Robotic-assisted laparoscopic sacrocolpopexy for treatment of vaginal vault prolapse. Urology. 2004.
- Lee RK, Mottrie A, Payne CK, Waltregny D. A review of the current status of laparoscopic and robot-assisted sacrocolpopexy for pelvic organ prolapse. Eur Urol. 2014.
- Cundiff GW, Varner E, Visco AG, et al. Risk factors for mesh/suture erosion following sacral colpopexy. Am J Obstet Gynecol. 2008.